Durante más de un siglo, la experiencia humana de la narcolepsia ha sido documentada [2]. Sin embargo, para muchos de nosotros que vivimos con Narcolepsia Tipo 1 (NT1) y sus realidades constantes y desafiantes, el mundo todavía descarta nuestra lucha como mera fatiga o pereza.
Estoy aquí para decirles, como un defensor independiente que vive con NT1 y otros dos trastornos del sueño, que este malentendido simplemente no puede continuar. La ciencia desarrollada en las últimas tres décadas es increíblemente valiosa e informativa, y respalda abrumadoramente lo que sentimos todos los días: la NT1 es una crisis del sistema neurológico, arraigada en una disfunción del sistema neurológico, no solo un problema con el sueño. La narcolepsia se define como un trastorno primario del sistema nervioso central (SNC) que resulta de interacciones complejas de factores genéticos, ambientales e inmunológicos [1][2].
Dada esta naturaleza profunda y sistémica – que afecta al SNC, los sistemas cardiovascular, metabólico, autonómico y aparentemente más allá – parece fuera de lugar que la NT1 permanezca clasificada y vista principalmente simplemente como un ‘trastorno del sueño’. Muchos de nosotros preguntamos: ¿En qué momento cambia esta clasificación? Como una condición resultante de la destrucción de las neuronas de hipocretina [2], que personalmente considero un ‘Trastorno Autoinmune Específico de Órgano’ que causa Disfunción del Sistema Neurológico, la NT1 debería verse con una seriedad comparable a enfermedades como la Esclerosis Múltiple (EM) o la Diabetes Tipo 1 (DT1). La patología de la narcolepsia, que implica una estrecha asociación con los alelos HLA de Clase I, sugiere un mecanismo citotóxico mediado por células que implica a la NT1 junto con otros trastornos autoinmunes [1][4].
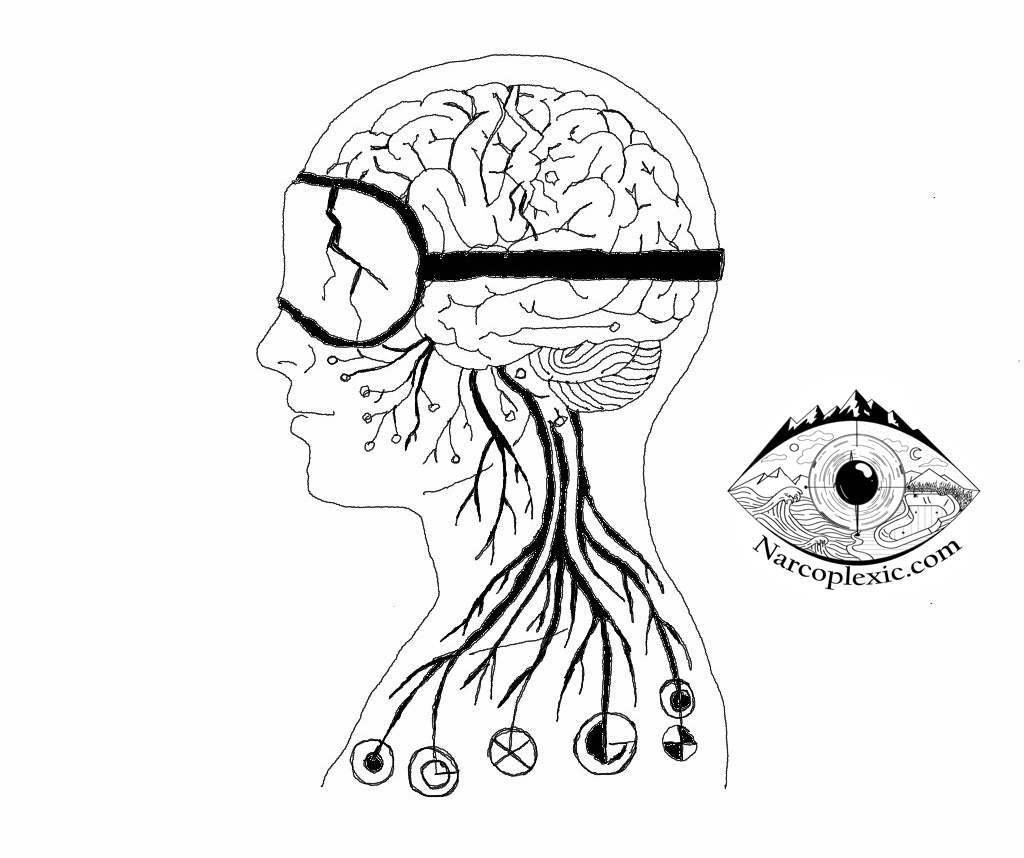
La ciencia ha hablado: Es un ataque autoinmune
El consenso científico ha cambiado dramáticamente desde el descubrimiento de la deficiencia de hipocretina (también llamada orexina) alrededor del año 2000 [2]. Ahora entendemos que la NT1 es causada principalmente por un proceso autoinmune, donde el cuerpo ataca y destruye por error las neuronas productoras de hipocretina en lo profundo del hipotálamo [4][1]. Esta destrucción conduce a una pérdida irreversible de estas células [3].
Este mecanismo es la razón por la cual la genética es tan crítica. Portar el marcador genético HLA $DQB1*06:02$ hace que una persona sea altamente susceptible a desarrollar NT1 [1]. Este alelo se encuentra en aproximadamente el 88–98% de los pacientes con cataplejía clara en todos los grupos étnicos [1][5]. Sin embargo, este gen se encuentra en aproximadamente el 30% de la población general, mientras que la NT1 en sí es rara, afectando aproximadamente a 1 de cada 2,500 personas [2].
La predisposición genética no es toda la historia. Los factores ambientales actúan como el “desencadenante”. La literatura médica confirma que infecciones como ciertas cepas de gripe (como H1N1), infecciones estreptocócicas o incluso traumatismos pueden iniciar la reacción autoinmune que elimina esas células cerebrales esenciales [2][1]. La investigación incluso sugiere que la condición puede implicar un mecanismo citotóxico mediado por células T (células T CD8+ o células NK) [2][4], que representa el paso final en la destrucción neuronal de hipocretina [2]. Dada esta complejidad, debemos preguntar si otros estresores sistémicos profundos, como traumas psicológicos o físicos severos, enfermedades profundas o incluso comportamientos como patrones de sueño inconsistentes a largo plazo en la juventud, también podrían contribuir a desencadenar el inicio de la enfermedad. Esta consulta es especialmente relevante ya que los estudios en curso exploran cómo el microbioma intestinal y el eje microbiota-intestino-cerebro juegan un papel significativo en el proceso patológico y la causalidad de la NT1 [1][3].
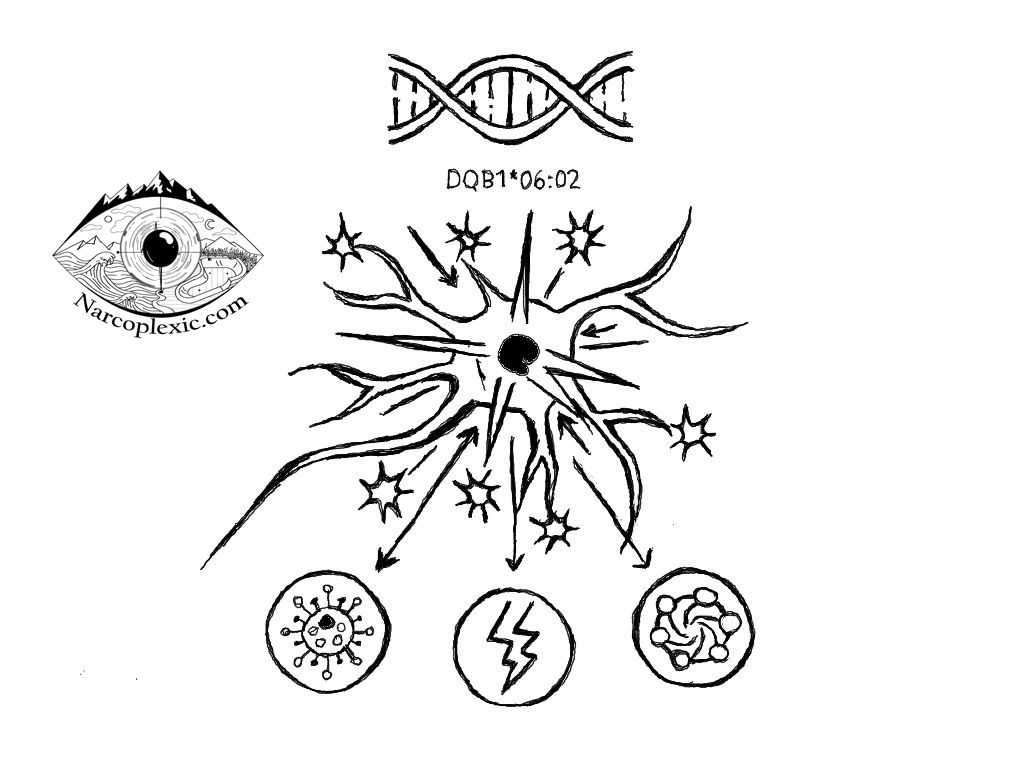
Orexina: El director de la orquesta de tu cuerpo
La pérdida de hipocretina/orexina no se trata solo de sentirse somnoliento [3]. Estos neuropéptidos se describen acertadamente como el “regulador/director de la orquesta de neurotransmisores, neuropéptidos, hormonas” que dictan nuestra estabilidad y bienestar psicológico y físico general.
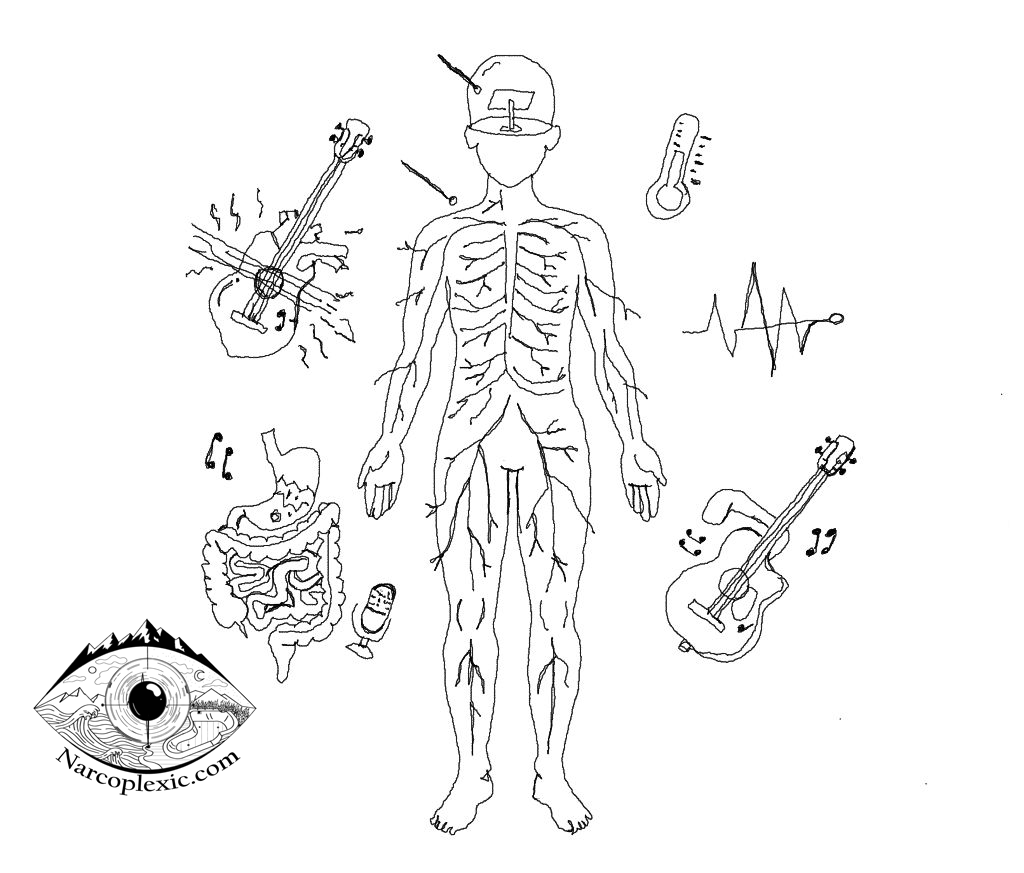
Cuando el director se va, todo el cuerpo cae en una disfunción sistémica. La ciencia demuestra claramente que los síntomas de la NT1 se extienden mucho más allá de la somnolencia diurna excesiva (SDE) hacia múltiples sistemas corporales:
- El Sistema Nervioso Autónomo (Disautonomía): Los pacientes con narcolepsia sufren frecuentemente de disautonomía clínicamente relevante [1], que es la disfunción de los sistemas de control involuntario del cuerpo [1]. Esta disautonomía se encuentra en casi todos los dominios investigados (pupilomotor, urinario, gastrointestinal, cardiovascular y termorregulación) excepto típicamente la sexualidad. Este espectro de síntomas no motores es realmente comparable a los observados en la enfermedad de Parkinson idiopática (EPI), lo que sugiere una disfunción amplia y clínicamente detectable más allá del síndrome central narcoléptico.
- Desafíos cardiovasculares: Muchos pacientes experimentan problemas como presión arterial baja al ponerse de pie (síntomas ortostáticos) [1] y cambios en la presión arterial durante el sueño (perfil de PA no dipper) [1]. Los pacientes con NT1 exhiben reflejos cardiovasculares atenuados en comparación con los controles sanos [1]. Esta desregulación sistémica se traduce en una realidad aterradora: los individuos con narcolepsia enfrentan un mayor riesgo de nuevos eventos cardiovasculares [1]. Los problemas observados a menudo incluyen perfiles de presión arterial no dipper durante el sueño y variabilidad reducida de la frecuencia cardíaca [1].
- Problemas metabólicos y de temperatura: El déficit interrumpe el equilibrio energético, contribuyendo a la alta prevalencia de obesidad observada en la NT1 [1]. Se cree que la deficiencia de orexina afecta la funcionalidad del Tejido Adiposo Marrón (BAT), empeorando la adiposidad. Además, ocurren cambios en la regulación de la temperatura corporal, con ataques de sueño diurnos a menudo precedidos por un aumento medible en la temperatura de la piel distal y el gradiente de temperatura distal-a-proximal (DPG) [1].
- Eje Intestino-Cerebro: Investigaciones recientes muestran un vínculo claro entre la NT1 y el microbioma intestinal. La investigación confirma vínculos causales bidireccionales entre ciertos tipos de bacterias intestinales y la NT1 [1][3], destacando la importancia del eje microbiota-intestino-cerebro (MGB) en el proceso patológico de la enfermedad [1][3]. Los estudios han mostrado diferencias en la estructura de la flora intestinal en pacientes con NT1 [1][3], con alguna evidencia que sugiere que una mayor abundancia relativa de la bacteria proinflamatoria Klebsiella [1][6] y una menor abundancia de géneros antiinflamatorios como Blautia (que se correlaciona inversamente con el riesgo de NT1) pueden estar involucradas [1][3].
La literatura es clara: La NT1 es un trastorno que impacta todo nuestro sistema neurológico [1], llevando a sueño fragmentado [1], despertares frecuentes [1], y una lucha significativamente aumentada contra la depresión y la fatiga, independientemente de la somnolencia o el estado de obesidad [1].
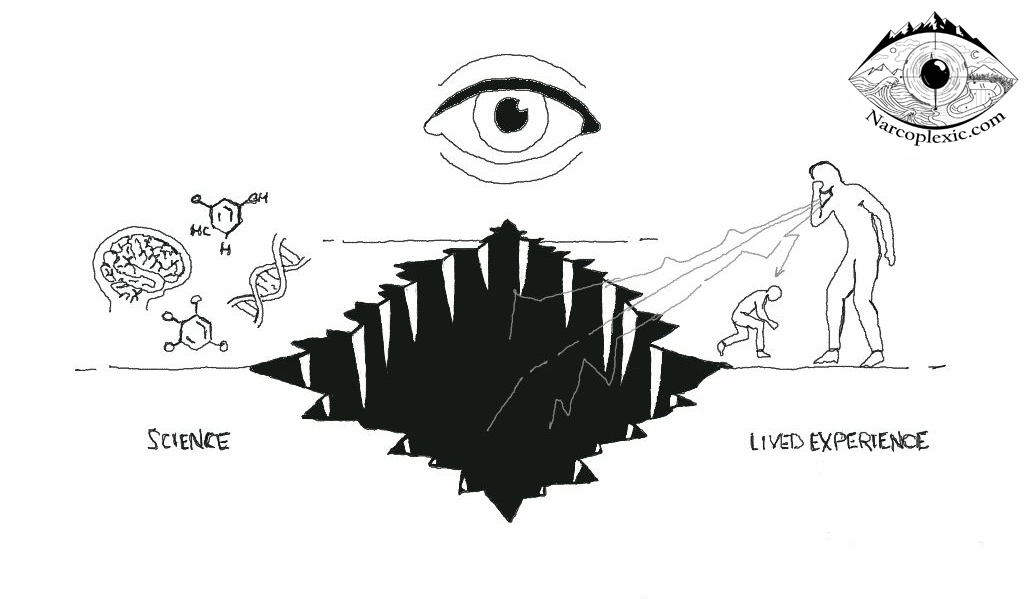
La brecha: Del hecho científico al reconocimiento humano
La literatura médica descubrió la causa raíz de esta condición debilitante en los últimos 30 años. Este progreso científico es enormemente valioso, dándonos ideas críticas sobre nuestra experiencia humana compartida.
Sin embargo, la realidad de vivir con esta profunda falla neurológica —especialmente cuando se trata del horror único de la Cataplejía— sigue siendo profundamente incomprendida y no reconocida. La cataplejía es una pérdida repentina del tono muscular desencadenada por emociones fuertes, que es altamente específica de la NT1 y un indicador central de la deficiencia de hipocretina [2][5].
Actualmente, muchos expertos parecen tener un deseo limitado de reconocer toda la profundidad de la experiencia humana, actuando como si la realidad de vivir con esta enfermedad estuviera “completa y bien entendida”, sugiriendo que “no hay necesidad de evolucionar la terminología y un desglose más amplio en detalles y profundidad con respecto a los síntomas”. Si bien esta crítica no está dirigida a todos los profesionales médicos, ya que algunos permanecen muy abiertos y continúan buscando mejores resultados para las personas que viven con Narcolepsia (PWN), persiste una gran desconexión en torno al tratamiento.
Muchos parecen afirmar que la “enfermedad es tratable”. Sin embargo, a menudo hablan simultáneamente de las dificultades para encontrar los tratamientos adecuados. La realidad es que hay muchísimas personas que nunca encuentran un tratamiento exitoso debido a la naturaleza amplia, variable y expansiva del espectro de la enfermedad. Incluso aquellos que encuentran tratamientos beneficiosos tienden a pasar por un malabarismo y una batalla continuos con la titulación y/o el cambio de medicamentos. Este fracaso en reconocer plenamente el alcance de las dificultades del tratamiento, al igual que perpetuar estereotipos como llamar a la somnolencia excesiva “pereza” o a la cataplejía “debilidad”, tiene connotaciones profundamente negativas e impactos desalentadores y efectos en la vida real para los pacientes.
Sin embargo, debido a los estereotipos públicos generalizados y una falta general de claridad y reconocimiento por parte del mundo médico, los pacientes a menudo soportan un retraso en el diagnóstico de más de una década en todo el mundo [1][2].
No somos vagos. Estamos luchando contra una falla neurológica sistémica todos los días, a menudo absorbiendo la negatividad y los despidos de otros que “eligen no ver” la gravedad de la situación.
Por el bien de cada persona que vive con esta condición – para asegurar una mejor claridad, atención integral, mejores conocimientos, comprensión, reconocimiento, familiaridad y especialmente reconocimiento – la comprensión de la experiencia humana de la NT1 debe evolucionar. Necesitamos cerrar la brecha y la desconexión que existen entre la ciencia y esa experiencia humana vivida. Nuestros síntomas, ya sea la disfunción cardiovascular [1], la depresión o un episodio de cataplejía que roba nuestro control físico, merecen un reconocimiento total, no una minimización.
Referencias
[1.] Klein G, Burghaus L, Vaillant M, Pieri V, Fink GR, Diederich N. Dysautonomia in Narcolepsy: Evidence by Questionnaire Assessment. J Clin Neurol. 2014 Oct 6;10(4):314–319. doi: 10.3988/jcn.2014.10.4.314.
[2.] Coelho FMS. Narcolepsy: an interface among neurology, immunology, sleep, and genetics. Arq Neuropsiquiatr. 2024 Apr 2;82(6):s00441779299. doi: 10.1055/s-0044-1779299.
[3.] Sheng D, Li P, Xiao Z, Li X, Liu J, Xiao B, Liu W, Zhou L. Identification of bidirectional causal links between gut microbiota and narcolepsy type 1 using Mendelian randomization. Sleep. 2024 Mar 1;47(3):zsae004. doi: 10.1093/sleep/zsae004.
[4.] Tafti M, Lammers GJ, Dauvilliers Y, et al. Narcolepsy-Associated HLA Class I Alleles Implicate Cell-Mediated Cytotoxicity. Sleep. 2016 Mar 1;39(3):581–587. doi: 10.5665/sleep.5532.
[5.] Chabas D, Taheri S, Renier C, Mignot E. The genetics of narcolepsy. Annu Rev Genomics Hum Genet. 2003;4:459–83.
[6.] Zhang R, Gao S, Wang S, Zhang J, Bai Y, He S, Zhao P, Zhang H. Gut Microbiota in Patients with Type 1 Narcolepsy. Nat Sci Sleep. 2021 Nov 6;13:2007–2018. doi: 10.2147/NSS.S330022.
–Descargo de responsabilidad: La información proporcionada en este artículo tiene únicamente fines informativos y educativos. Busque un profesional médico calificado con experiencia en Narcolepsia para el diagnóstico o tratamiento. No soy un profesional de la medicina.
Ten en cuenta que estas traducciones se generaron con una herramienta automatizada y no han sido revisadas por un hablante nativo o fluido. Pedimos disculpas por cualquier error gramatical o discrepancia lingüística o contextual.
English version
Japanese/ソロモン・ブリッグスによる日本語訳
Creado por: Solomon Briggs
(también conocido como Narcoplexic)
24 de octobre de 2025
La disfunción invisible: Por qué la Narcolepsia Tipo 1 es más que ‘solo un trastorno del sueño’ © 2025 por Solomon Briggs tiene una licencia CC BY-NC 4.0
Para ver una copia de esta licencia, visite https://creativecommons.org/licenses/by-nc/4.0/
“Puede usar esta herramienta con fines no comerciales, pero debe dar crédito a Solomon Briggs”.

